– UMS 2 de PCM 75, parlez.
– Transmettez PCM.
– UMS 2, à la demande du SAMU de Paris vous partez Paris 18e1 pour une femme de 49 ans avec suspicion de Covid. Informations complémentaires sur l’application mobile.
– C’est reçu PCM. UMS 2 parti.
À ces mots, je m’installe derrière le volant : je suis chauffeur sur le VL UMS 2, l’une des trois Unités Médico-Sociales mise à disposition du SAMU de Paris par la Croix-Rouge française. Notre rôle ? Prendre contact avec les personnes que l’on suspecte d’être infectées par le SARS-CoV-2 pour réaliser un premier bilan et donner des éléments au médecin régulateur du SAMU afin qu’il puisse décider ou non d’une hospitalisation.
Petit maillon de l’énorme dispositif mis en place pour lutter contre l’épidémie, je vous en propose un petit tour d’horizon. Mais voilà que mon Chef d’Intervention a fini de rentrer l’adresse sur son GPS. Je dois vous laisser, notre victime nous attend.
Et c’est reparti.
Ce billet concerne le dispositif parisien uniquement, je n’ai que peu d’informations sur les dispositifs mis en place dans les autres départements.
De la même manière, ce billet a été écrit entre le 22 mars 2020 et le 25, il est possible (et même probable) que la situation épidémiologique et les consignes sanitaires aient évolué si vous le lisez a posteriori.
-
Bien évidemment, cette information est fausse.
↩
À l'origine était un virus
Qu’est-ce qu’un virus ?
Une question importante et loin d’être stupide. Virus, bactérie, fungus, prion… les agents infectieux sont légions et il est parfois difficile de s’y retrouver.
Un virus est un micro-organisme infectieux qui peut se présenter sous deux formes principales :
- une forme extracellulaire appelée virion constituée d’une capside (la couche externe de protection), de matériel génétique (sous forme d’ADN ou d’ARN) et éventuellement d’un peu de matériel enzymatique
- une forme intracellulaire dans laquelle la capside disparait afin que les différents constituants du virus puissent infecter une cellule.
Et c’est là une différence fondamentale avec les bactéries (qui forment avec les virus les agents infectieux les plus courants) : les virus ne sont pas des cellules. En particulier, ils sont incapables de se répliquer par eux-mêmes. Pour ce faire, ils doivent infecter une cellule et pirater ses mécanismes de réplications afin qu’elle crée des copies de lui et non plus des copies d’elle-même. Une fois cela fait, le virus tue la cellule afin de libérer les copies dans l’organisme pour qu’elles puissent aller infecter d’autres cellules.
Le virus qui nous intéresse, baptisé du doux nom de SARS-CoV-2, est un coronavirus. Il s’agit d’une famille de virus dits « à couronne » - ce qui explique leur nom - en raison de leur aspect à la microscopie.
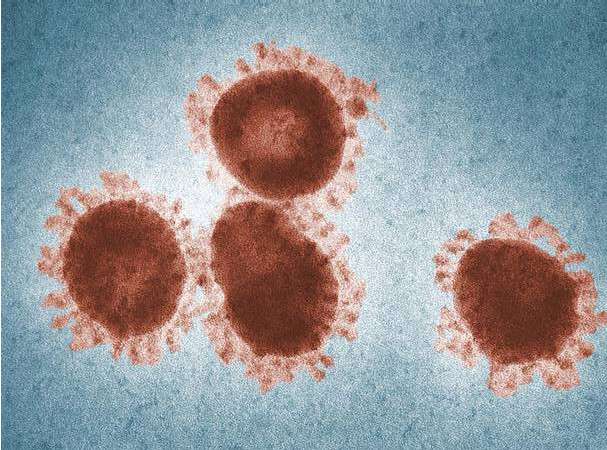
Le virus possède plusieurs protéines de surface parmi lesquelles la protéine S (pour « Spike ») qui lui permet d’entrer dans les cellules. En effet, cette protéine est reconnue par le récepteur ACE21 présent sur les cellules épithéliales et c’est cela qui lui permet de pénétrer dans le milieu intracellulaire. Le tissu pulmonaire est un tissu épithélial particulièrement étendu et qui plus est facilement accessible pour le milieu extérieur (puisqu’il suffit d’une inspiration pour que l’air contenant le virus vienne à son contact) ce qui explique l’apparition rapide de symptômes pulmonaires.
Symptôme et comorbidités
L’infection au SARS-CoV-2 peut parfaitement rester asymptomatique, particulièrement chez le sujet jeune. Dans ce cas, on parle de porteur sain. Toutefois, dans les autres cas, après un temps d’incubation allant de 2 à 14 jours (pour une moyenne de 5 jours), il provoque une maladie baptisée Covid-192 dont les premiers signes ressemblent à ceux d’un syndrome grippal, à savoir une toux fébrile avec des courbatures. La maladie évolue ensuite vers une atteinte respiratoire caractérisée par une difficulté à respirer accompagnée d’un essoufflement rapide parfois après des efforts très légers (tels que traverser son appartement en marchant) et d’une asthénie (fatigue généralisée). Un certain nombre de patients présentent également une perte de goût (agueusie) et d’odorat (anosmie), des vertiges, voire dans certains cas plus rares, des signes intestinaux (diarrhée) et des douleurs à la tête (céphalées) ou à la poitrine.
La maladie reste généralement bénigne chez le sujet jeune sans comorbidité. Les principaux facteurs de risque sont :
- l’âge, on considère que c’est un facteur de risque à partir de 70 ans
- l’hypertension artérielle
- le diabète sucré8 (essentiellement de type 1 et non stabilisé)
- la prise d’anti-inflammatoire, notamment les AINS (aspirine, ibuprofène…) et les corticoïdes3 qui est la cause principale de décès chez le sujet jeune.
Petit point sur le diabète que je ne peux pas mettre en note de bas de page car on ne peut pas y faire de liste.
Le mot diabète est un synonyme pour le syndrome polyuro-polydipsique, c’est-à-dire des gens qui boivent beaucoup et urinent beaucoup. Originellement, les médecins classaient les diabètes en goutant les urines de leurs patients ce qui les a conduits a en définir deux différents :
- le diabète sucré (urines sucrées) qui correspond à une anomalie du métabolisme glucidique. L’organisme doit se débarrasser du glucose en excès et produit donc plus d’urine.
- le diabète insipide (urines non sucrées) qui correspond à une anomalie au niveau du métabolisme de l’hormone antidiurétique (ADH) qui est soit mal produit par l’hypophyse (diabète insipide central) soit mal reconnue par les reins (diabète insipide périphérique ou néphrogénique). L’ADH est responsable de la réabsorption de l’eau au niveau du néphron, en son absence il y donc une polyurie.
Dans le diabète sucré, on reconnaît trois types principaux :
- le type 1, dit insulino-dépendant est une maladie qui apparaît généralement chez l’enfant et qui détruit les cellules bêtas situées dans le pancréas qui s’occupent de produire l’insuline. L’insuline étant l’hormone chargée de faire rentrer le glucose dans les cellules, en son absence celui-ci stagne dans le sang et provoque les symptômes du diabète et notamment la polyurie.
- le type 2, dit non insulino-dépendant ou insulino-résistant dans lequel la production d’insuline est normale, mais les cellules perdent leur sensibilité à l’insuline et celle-ci ne parvient plus à faire rentrer le glucose dans les cellules ce qui conduit également à des symptômes. C’est en général un diabète d’apparition plus tardive dont l’un des principaux facteurs de risques est l’obésité.
- le diabète gestationnel qui se présente uniquement chez les femmes enceintes. Pendant la grossesse il existe une perte de sensibilité physiologique à l’insuline qui est naturellement compensée par une production d’insuline augmentée par le pancréas. Toutefois, il peut arriver que le pancréas ne suive pas, ce qui provoque un diabète et peut avoir des conséquences graves autant sur la mère que sur le fœtus.
- il existe d’autres types de diabètes sucrés beaucoup plus rares, je vous invite à vous renseigner si ça vous intéresse.
Ce sont les principaux. Il en existe d’autres, un peu moins importants (dans le sens où ils sont liés à un nombre moins grand d’aggravation et a fortiori de décès) : l’insuffisance respiratoire (qui peut-être primaire ou secondaire à une insuffisance cardiaque), l’insuffisance rénale et l’immunodépression (qu’elle soit pathologique ou iatrogène, c’est-à-dire liée à un effet secondaire thérapeutique) ainsi que l’obésité morbide.
Ces comorbidités sont associées à des aggravations, notamment des syndromes de détresse respiratoire importants qui imposent une hospitalisation en réanimation avec un système de ventilation artificielle pouvant évoluer en défaillances multi-viscérales (particulièrement cardiaque et rénale) et à terme en décès. On craint aussi également la surinfection, particulièrement bactérienne
Épidémiologie et traitement
Je ne vous refais pas un historique complet de la maladie, je pense que vous l’avez en tête. Mais en gros, un nouveau type de pneumonie ressemblant au SRAS est apparue en décembre 2019 à Wuhan en Chine. La Chine a déterminé qu’il s’agissait d’une nouvelle souche virale et celle-ci a été baptisée temporairement 2019-nCoV. Quelques cas ont été exportés dont une petite douzaine en France courant janvier et février 2020. Puis, fin février, le nombre de cas a commencé à augmenter conduisant le gouvernement à passer l’épidémie en stade 2 puis 3 et à imposer un confinement. Les chiffres du 25 mars 2020 sont de 22 300 cas en France métropolitaine et 1 100 décès.
Le traitement est pour l’instant symptomatique : on essaye de réduire les symptômes voire de suppléer aux fonctions atteintes dans les cas graves (notamment la fonction respiratoire grâce à un système de ventilation artificielle) en attendant que le système immunitaire du patient vienne à bout de l’infection.
Certaines pistes curatives sont envisagées sans être démontrées pour le moment. Des essais ont été réalisés avec des antiviraux inhibiteurs de la protéase (l’association Lopinavir/Ritonavir) et il semblerait qu’il n’y ait pas d’effet4, toutefois, il faut rester prudent : il ne s’agit que d’une étude et sur 199 patients.
Il existe d’autres médicaments à l’étude, notamment un qui défraye la chronique : la chloroquine (commercialisée sous forme d’hydroxychloroquine ou de son nom commercial : Plaquenil), un médicament originellement connu pour ses propriétés anti-paludiques. Même si certains spécialistes un peu trop repris par les médias aimeraient faire croire qu’il s’agit d’une solution miracle, la majorité de la communauté médicale et scientifique française et mondiale appelle à la prudence : la plupart des rares études ne sont pas fiables car réalisées sur un nombre très faible de patients et sans la méthodologie appropriée5. Pour le moment (25/03/2020), une seule étude à ma connaissance présente une méthodologie qui se rapproche de la rigueur exigée en médecine, et les résultats ne sont pas en faveur de la chloroquine6.
Le danger en surmédiatisant ces résultats incomplets c’est que cela risque de provoquer des intoxications aigües à la chloroquine chez les gens qui ne font pas l’effort de se renseigner autrement et qui en possèdent des restes dans leur armoire à pharmacie ou bien qui font pression sur leur médecin traitant pour s’en faire prescrire. Or, la chloroquine est médicament à la marge thérapeutique très étroite, ce qui signifie que la différence entre la dose thérapeutique et la dose qui provoque des effets secondaires est très mince. Et les effets secondaires sont graves notamment au niveau du rythme cardiaque et peuvent aller jusqu’à la torsade de pointe, une arythmie cardiaque gravissime qui mène à la fibrillation ventriculaire et à l’arrêt cardio-respiratoire.
Consignes
Si vous ne devez retenir qu’une information de ce billet, retenez celle-ci : les consignes sanitaires évoluent régulièrement et sont consultables sur le site du gouvernement (https://www.gouvernement.fr/info-coronavirus) à la section « consignes sanitaires ».
Les seules mesures éprouvées sont pour le moment préventives et sont les mêmes que pour la majorité des maladies infectieuses, il faut se laver les mains le plus souvent possible, à l’eau et au savon ou bien avec une solution hydro-alcoolique7, tousser et éternuer dans son coude, ne pas serrer la main ni faire la bise, désinfecter très régulièrement votre lieu de vie. Dans le contexte actuel, un système de confinement a également été mis en place qu’il est primordial de respecter pour étaler la propagation du virus et éviter le plus possible la saturation de notre système de santé.
Si vous pensez être infecté (vous avez de la toux et de la fièvre), voici la conduite à tenir :
- n’appelez le 15 que si vous avez des symptômes graves : difficultés à respirer ou signes d’étouffement,
- sans signe de gravité, appelez un médecin ou éventuellement SOS médecin et restez chez vous,
- ne mettez pas de masque chirurgical (et encore moins de masque FFP2). C’est contraire à ce que l’on conseille habituellement, mais nous connaissons actuellement une pénurie de ces masques et ce sont les hôpitaux et le personnel soignant libéral qui en ont le plus besoin,
- surveillez votre température au minimum deux fois par jour (conseillé également si vous vivez avec quelqu’un qui présente des symptômes et qui n’est pas hospitalisé et j’ai envie de dire que si vous voulez le faire sans être dans aucun de ces cas, personne ne vous en empêchera).
Les services qui menacent le plus de saturer (et qui le sont déjà dans certains départements) sont les centres 15, les SMURs et préhospitaliers ainsi que les réanimations. Le risque principal étant le scénario à l’italienne avec un nombre de malade tellement important que les médecins se retrouvent à choisir qui soigner et qui laisser mourir (ce qui serait apparemment déjà le cas dans certains départements d’après des retours de médecins). Dans les quelques jours qui viennent se présenteront les derniers patients contaminés avant le début du confinement (dû à la période d’incubation). Une fois ce délai passé, nous pourrons savoir si celui-ci est efficace.
-
ACE2 est le récepteur de l’enzyme de conversion 2 de l’angiotensine. Il s’agit d’une enzyme impliquée dans le SRAA, le système rénine-angiotensione-aldostérone qui est un régulateur important de la pression artérielle de l’organisme. En quelques mots, lorsque que l’organisme détecte une baisse de volémie, les reins sécrètent de la rénine, une hormone qui, par plusieurs mécanismes, va mener à la production d’angiotensine et d’aldostérone. L’angiotensine a un effet vasoconstricteur sur les vaisseaux sanguins tandis que l’aldostérone est capable de stimuler la réabsorption d’eau au niveau du néphron (l’unité fonctionnelle du rein). Ces deux actions combinées participent au maintien de la volémie.
↩ -
Pour COronaVIrus Disease.
↩ -
Pendant cette période épidémique il est conseillé d’éviter le plus possible les AINS (aspirine, ibuprofène, advil, voltarène…) pour vos douleurs légères (comme les maux de tête) et de leur préférer les médicaments à base de paracétamol (comme le doliprane) qui n’est pas un facteur de risque associé au SARS-CoV-2. En revanche, pour les traitements anti-inflammatoires ou immunodépresseurs prescrits par votre médecin (comme une corticothérapie par exemple), ne les arrêtez jamais sans son avis.
↩ -
Je vous laisse lire l’étude correspondante si vous le souhaitez : https://www.ncbi.nlm.nih.gov/pubmed/32187464 (PubMed reprend les principaux points de l’étude, pour le texte complet, le lien se trouve dans la section « LinkOut »).
↩ -
Pour être considérée comme valide, l’étude clinique d’un médicament doit être randomisée et en double aveugle. C’est-à-dire que l’on constitue deux groupes tirés au sort de taille comparable : un groupe qui recevra le médicament et un groupe témoin qui recevra un placebo (un produit sans efficacité thérapeutique). Les patients et les médecins doivent ignorer qui appartient à quel groupe (c’est ce que l’on appelle le double aveugle). Le dispositif peut paraître lourd, mais il est nécessaire pour s’assurer que l’on ne souffre d’aucun biais.
↩ -
L’étude en question s’est faite sur 30 patients : 15 traités à la chloroquine (sous forme d’hydroxychloroquine, 400mg par jour) et 15 non traités avec ce médicament mais sans placebo (ce qui n’est pas optimal, mais toujours mieux que pas de groupe témoin). En prime, ils pouvaient tous recevoir d’autres traitements tels que de l’interféron ou du clepivir (un antiviral). Résultats : un patient traité a développé de graves effets secondaires qui ont conduit à l’arrêt du traitement (mais il n’a pas été exclu des résultats). À 7 jours, 13 patients du groupe traité sont négatifs au SARS-CoV-2 et 14 patients du groupe non traité. Après 14 jours, ils sont tous négatifs. L’étude ne montre donc pas d’intérêt au traitement à la chloroquine. Toutefois, il faut garder en tête plusieurs choses : la dose est peut-être trop faible, la cohorte de patients est certainement trop faible (les auteurs reconnaissent eux-mêmes qu’il faudrait au minimum 900 patients pour des résultats fiables) et la méthode peut aussi être critiquée. Je vous laisse faire votre propre avis si vous le souhaitez : http://www.zjujournals.com/med/article/2020/1008–9292/20200108.shtml (c’est en anglais et en chinois, mais la traduction automatique fonctionne bien).
↩ -
Voici un lien vers un document de l’OMS qui explique comment se laver les mains correctement : https://www.who.int/gpsc/tools/comment_lavage_des_mains.pdf?ua=1.
↩
La réponse préhospitalière
La réponse à la pandémie comprend évidemment de très nombreux axes : hospitalier, préhospitalier, libéral, communication, politique… Je vais axer mon propos sur la réponse préhospitalière qui est celle que je connais le mieux puisque c’est à celle-ci que je participe.
Mobilisation
En tant qu’étudiant en médecine et secouriste bénévole à la Croix-Rouge, j’ai eu le choix1 entre les mobilisations des deux côtés et j’ai choisi celle de la Croix-Rouge car c’est là qu’il y avait le besoin le plus criant de main d’œuvre - la plupart des bénévoles continuent à travailler en télétravail et ne sont pas disponibles alors que côté fac tous les examens ont été annulés ce qui laisse l’ensemble des promotions disponibles.
Côté fac, un certain nombre de missions sont disponibles suivant le niveau d’étude. Pour les 2e et 3e années (avant l’externat2) on se dirige essentiellement vers des missions dans lesquelles il n’y a pas de contact avec les patients infectés, comme de la saisie de données, de l’aide aux devoirs pour les enfants de soignants ou bien de l’aide dans certains services comme la gériatrie. Pour les externes, si leur service n’est pas sous tension suite à l’épidémie, ils peuvent être redéployés dans d’autres services. Les internes faisant partie intégrante du système de soin (encore plus que les externes), ils subissent un allongement des durée de garde et une réduction des période de repos, de la même manière que les médecins séniors et toutes les professions paramédicales.
Côté Croix-Rouge de Paris, la mobilisation s’intègre dans la phase 3 épidémique du plan ORSAN (Organisation de la Réponse du système de SANté en situation exceptionnelle) et comprend 3 volets :
- un volet secours de soutien au SAMU de Paris et à la BSPP pour lequel la Croix-Rouge est chargée de coordonner l’effort inter-associatif dans lequel s’incluent l’Ordre de Malte, la Protection Civile Paris Seine et la Fédération Française de Sauvetage et de Secourisme,
- un volet social de prise en charge des sans-abris,
- un volet de réponse à l’urgence et de soutien aux populations consistant à répondre aux besoins des personnes confinées, majoritairement les personnes à risque dont les personnes âgées qui doivent à tout prix éviter de sortir.
L’ensemble de ce dispositif est coordonné par la Cellule Arrière Départementale dont le rôle est de l’adapter en permanence à l’évolution de la situation et aux besoins des populations et des autorités, de faire les affectations et de s’occuper de la partie logistique (véhicules et kits de protection). Il se compose des missions suivantes :
- la régulation médicale (PCM 75) directement supervisée par le SAMU de Paris et chargée de coordonner les déplacements des véhicules engagés sur les missions de secours et de réguler les bilans auprès du médecin du SAMU afin que les victimes soient laissées sur place ou bien hospitalisées,
- les équipages de secours et d’évacuation en renfort du SAMU de Paris dans lesquels trois bénévoles (un chef d’intervention, un chauffeur et un secouriste) prennent place dans un VPSP (équivalent aux Véhicules de Secours à Victime des pompiers, ceux qui ne font pas d’incendie) et partent sur des interventions classiques ou sur des suspicions d’infections au SARS-CoV-2. Cette mission existe déjà en temps normal le week-end, elle est ici renforcée et étendue aux jours de semaine. Notre réseau intègre dans ce cadre un véhicule de l’Ordre de Malte et un de la Fédération Française de Sauvetage et de Secourisme, la Protection Civile disposant de sa propre régulation, ils font ça de leur côté. Du côté de la BSPP en revanche, le renfort reste le même qu’en situation normale.
- les Unités Médico-Sociales dans lesquelles trois bénévoles (toujours un chef d’intervention, un chauffeur et un secouriste) prennent place dans un véhicule léger. Le but du jeu, comme expliqué en introduction, est de nous rendre auprès des personnes suspectées d’une infection au SARS-CoV-2 pour faire un bilan et décider d’une hospitalisation en fonction du degré de gravité et des facteurs de risque
- un renfort secouriste au sein même des équipages SMUR paramédicaux (un chauffeur SMUR, un infirmier SMUR et un secouriste CRf)
- des maraudes auprès des sans-abris puisqu’ils sont particulièrement exposés aux conséquences de cette épidémie
- service de conciergerie pour lequel la Croix-Rouge met à disposition un numéro et un site web permettant de commander des paniers alimentaires et sanitaires qui sont livrés chez les personnes confinées.
Une journée en UMS
L’Unité Médico-Sociale est une mission inédite au fonctionnement assez particulier et composé de trois membres : un chef d’intervention, un chauffeur et un secouriste. Les deux premiers sont des compétences assez rares au sein des bénévoles disponibles ce qui fait que, en tant que chauffeur, il y a peu de chance que je sois mobilisé comme secouriste pendant la durée du dispositif.
Après avoir enfilé l’uniforme et approvisionné notre véhicule en matériel de secours et en équipements de protection, nous sommes disponibles sous l’indicatif UMS 2 et attendons que la régulation médicale (PCM 75) nous transmette un ordre de départ.
Le bilan secouriste
Le rôle de notre prise en charge est de faire à la fois un bilan « médical » (dans le sens où c’est un bilan secouriste régulé par un médecin) et social. L’idée du bilan social est assez simple : si la personne est infectée (bien sûr, on ne peut pas en être sûr avant le test biologique, mais la suspicion clinique peut-être assez forte) ne présente pas de symptôme grave nécessitant une hospitalisation nous devons voir avec elles si certaines dispositions doivent être prises en vue de son maintien à domicile :
- Vit-elle avec quelqu’un ? Si c’est le cas, des mesures d’hygiène strictes doivent être prises,
- A-t-elle quelqu’un pour faire ses courses ? Si non, nous pouvons la rediriger vers le service de conciergerie de la Croix-Rouge,
- Comment se sent-elle psychologiquement ? Suivant le degré de détresse ou de sensation d’isolement, nous pouvons l’orienter vers un numéro d’écoute (type Croix-Rouge écoute, SOS Amitié…) voire une prise en charge psychologique.
Le bilan secouriste en revanche est assez complet et précis et comme cela fait plusieurs fois que je vous en parle, je me dis que c’est l’occasion ou jamais de vous en détailler les principaux constituants. (Si jamais ça ne vous intéresse pas, vous pouvez parfaitement sauter cette partie et aller voir la suite sans conséquence.) Il est composé de quatre étapes systématiques :
- le bilan circonstanciel qui consiste à évaluer la situation dans sa globalité avant de commencer à intervenir : existe-t-il un danger persistant ? Que s’est-il passé ? Combien y a-t-il de victimes et les moyens de secours sont-ils suffisants ?
- le bilan d’urgence vitale, étape durant laquelle nous recherchons une détresse vitale qui menace la vie de la victime à très court terme,
- le bilan complémentaire dans lequel nous recherchons les signes complémentaires associés à un malaise ou un traumatisme afin de les transmettre au médecin et d’effectuer les gestes de secours nécessaires,
- le bilan de surveillance qui permet de suivre l’évolution de l’état de la victime notamment en reprenant certaines des constantes constituant le bilan d’urgence vitale pour envisager une modification de la prise en charge si c’est nécessaire.
Le bilan d’urgence vitale
On décrit trois fonctions vitales de l’organisme qu’il s’agit de contrôler en premier (et dans cet ordre) : la fonction respiratoire, la fonction cardiaque et la fonction neurologique.
Pour contrôler la fonction respiratoire, voici les éléments sur lesquels nous nous appuyons :
- la saturation pulsatile en dioxygène, qui permet de mesurer le pourcentage d’oxygène dans le sang par rapport à sa capacité totale. Elle est prise avec oxymètre qui fonctionne sur le principe de la pléthysmographie. Cette constante indique une détresse quand le mesure est en dessous de 93% (pour les personnes n’ayant pas d’insuffisance respiratoire chronique),
- la fréquence ventilatoire qui désigne le nombre de cycle d’inspiration-expiration sur une minute. Pour un adulte en bonne santé et au repos, elle est censée être comprise entre 12 et 20, être ample et régulière,
- la présence de signes cutanéo-muqueux telles que des cyanoses (coloration bleuté de la peau qui indique une hypoxie, c’est-à-dire un déficit en dioxygène dans le tissu concerné), des sueurs (pouvant indiquer une hypercapnie, c’est-à-dire un excès de dioxyde de carbone dans l’organisme).
La fonction circulatoire est inspectée via les signes suivants :
- La fréquence cardiaque, c’est-à-dire le nombre de battements du cœur sur une minute (pris en général sur l’artère radiale juste avant le poignet) qui doit être comprise entre 60 et 100 pour un adulte au repos, régulière et bien perçue.
- La pression (ou tension) artérielle qui correspond à la pression exercée par le sang sur la paroi des artères. Classiquement prise avec un sphygmomanomètre qui vient enserrer le bras ou la jambe et un stéthoscope qui permet d’écouter l’état de la circulation en fonction de la pression exercée (il existe maintenant des appareils entièrement automatiques qui font la mesure seuls), elle permet de mettre en évidence deux nombres : une pression systolique qui correspond à la pression exercée par le sang sur l’artère lors de la systole (l’éjection du sang par le ventricule gauche) et la pression diastolique qui correspond à la pression résiduelle exercée par le sang sur la paroi de l’artère lors de la diastole (la valve aortique est alors fermée et le ventricule gauche se relâche progressivement pour se remplir avant de se contracter de nouveau en vue de la prochaine systole).
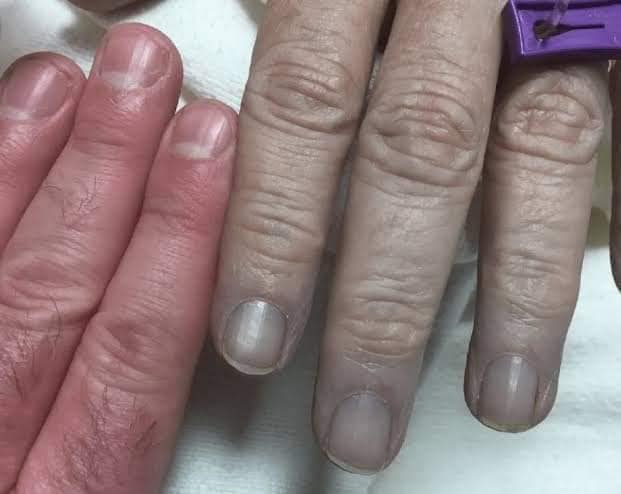
- Le temps de recoloration cutané, une mesure que nous prenons en appuyant fortement sur la lie de l’ongle de la victime pour en chasser le sang puis en relâchant afin d’observer en combien de temps elle se recolore. Une mesure supérieure à 2 secondes est considérée comme pathologique.
- La présence de signes cutanéo-muqueux tels qu’une pâleur de la peau ou des conjonctives (muqueuse oculaire) évocatrice d’une hypovolémie (manque de sang dans l’organisme), des marbrures (un signe de choc, c’est-à-dire d’hypoperfusion tissulaire) ou des sueurs (qui peuvent être évocatrices de plusieurs problèmes circulatoires comme par exemple un infarctus du myocarde mais aussi de plein d’autres choses pas nécessairement grave, donc pas de panique sur ce seul point).
Enfin, pour ce qui est de la fonction neurologique, voici les signes sur lesquels on s’appuie :
- état de conscience en utilisant l’échelle AVPU3 ou le score de Glasgow4,
- est-ce que la personne est orientée ? Sait-elle où elle est ? Ce qu’elle fait là ? Quel jour on est ? Quelle année ? Qui est le président ?
- y a-t-il eu perte de connaissance ?
- motricité au niveau des quatre membres,
- état des pupilles qui doivent être de taille intermédiaire et symétriques. Les pupilles peuvent être soient contractés (myosis) ou dilatées (mydriases) de façon mono ou bilatérale.
Le bilan complémentaire
L’idée est ici d’examiner chaque plainte de la victime (que ce soit une douleur ou une gêne, comme une nausée, un fourmillement…). Pour chacune de ses plaintes, nous allons préciser5 :
- les circonstances de survenue et lui demander si c’est la première fois,
- les caractéristiques de la gêne c’est-à-dire la description de la gêne ressentie (piqûre ? brûlure ? compression ?)
- la localisation et les éventuelles irradiations, c’est-à-dire les douleurs qui se diffusent,
- l’intensité de la gêne en la chiffrant sur une échelle de 0 à 10 (zéro ne représentant aucune sensation et 10 la douleur maximale imaginable),
- la durée et l’évolution dans le temps : depuis combien de temps la victime se plaint-elle de ce trouble ? L’intensité et la localisation ont-elles varié ?
Nous allons également nous intéresser aux antécédents de la victime notamment en ce qui concerne ses pathologies, ses hospitalisations récentes et leur motif, ses traitements et ses allergies.
Première victime
Bien. J’espère que vous avez parfaitement mémorisé le bilan secouriste parce que nous allons en avoir besoin : le PCM vient de nous appeler, nous partons sur une première victime de 49 ans suspectée d’une infection au SARS-CoV-2. C’est un départ non urgent : je mets les bleus mais pas le deux-tons, de toute manière dans les rues vides de la capitale, il ne servirait à rien. Le plus pénible ? Les réfractaires au confinement qui profitent de l’absence de voitures pour marcher au milieu de la route, risquant à la fois de propager l’infection et de provoquer un accident de la route mais surtout qui nous ralentissent en nous regardant comme si nous les empêchions de vivre.
Nous arrivons et je me stationne à proximité. Le chef d’intervention et le secouriste ôtent leur blouson et leur chasuble pour ne garder que le polo et le pantalon afin de pouvoir se vêtir des équipements de protection par la suite. À l’interphone, la victime ne répond pas, mais heureusement une voisine nous ouvre et nous esquivons avec le sourire ses questions pour ne pas révéler le motif de notre visite afin de ne pas créer une panique. Nous repérons le bon immeuble et une fois dans le hall, j’aide mes deux équipiers à s’habiller : blouse, masque FFP2, charlotte, lunettes et gants.
Vidéo présentant les procédures d’habillage et de déshabillage en vigueur.
Nous prenons l’ascenseur jusqu’au 7e étage puis ils pénètrent dans l’appartement, le secouriste en premier, il sera au contact de la victime et le chef d’intervention en second qui sera chargé de transmettre le bilan et de faire les allers-retours entre le secouriste et moi qui suis resté sur le palier avec le matériel, dans la zone dite propre.
Mon rôle à moi, qui suis resté en uniforme sans équipement de protection, c’est de fouiller les sacs pour sortir le matériel de bilan et de désinfecter le matériel qui revient pour le reconditionner dans les sacs.
Le bilan est rapide, sa transmission est en revanche plus ardue : la régulation médicale est saturée. Pas d’hésitation cependant, notre victime, bien que ne présentant pas de fièvre, a des courbatures et de la toux en plus d’antécédents qui constituent des facteurs de risque (un emphysème qui a causé une BPCO), elle sera donc hospitalisée. Je passe au chef d’intervention une blouse ainsi qu’un masque chirurgical à destination de la victime et nous attendons le véhicule d’évacuation (le nôtre n’étant pas prévu pour). C’est finalement un VPSP de l’Ordre de Malte qui se présentera avec son équipage de 4 (bien qu’ils aient été intégrés à notre réseau de secours, ils gardent leurs propres procédures au niveau de la composition de l’équipage qui sont différentes des nôtres puisque nous ne sommes que 3 sur ce type de véhicule et pendant la durée de l’épidémie). Ils prennent connaissance de la situation puis redescendent à leur véhicule pour s’équiper pendant que nous descendons avec la victime (mes deux équipiers qui sont habillés avec le kit de protection contre les maladies infectieuses) et notre matériel (moi, pour éviter que mes équipiers ne contaminent le matériel).

Une fois en bas, nous leur confions officiellement la victime et nous entamons la procédure de déshabillage. Les équipements à usage unique partent au DASRI (un sac jaune qui contient les déchets infectieux, comme les équipements de protection ou les pansements imbibés de sang) tandis que le reste doit être décontaminé avec attention (c’est le cas par exemple du téléphone ou du bloc fiche du chef d’intervention).
Au final, en tenant compte du trajet, du temps pour réaliser le bilan, du temps d’attente pour pouvoir passer le bilan et de celui d’attente de l’équipe d’évacuation, l’intervention aura duré 2h30.
Deuxième et troisième victime
Nous serons rappelés deux fois pour des suspicions similaires. Chez la deuxième victime, l’intervention sera plus rapide et la victime laissée sur place : elle n’a rien. Elle présente juste un léger essoufflement et des angoisses parce qu’elle vient d’arrêter la cigarette. Mais c’est précisément le cœur de notre mission : la levée de doute.
La troisième victime sera en revanche plus sérieuse. Un homme de 62 ans présentant une fièvre avec une toux et des symptômes d’agnosie (perte d’odorat) et d’agueusie (perte de goût). Il faudra le rassurer longuement avant qu’il nous avoue travailler dans une école dans laquelle le directeur est décédé de la Covid-19 il y a quelques jours. Pour lui ce sera transport à l’hôpital et cette fois-ci, c’est la Fédération Française de Sauvetage et de Secourisme qui vient en renfort.
Ce sera notre dernière intervention. En effet, une fois changés et après avoir décontaminé entièrement notre véhicule, il est 22h et nous avons largement dépassé notre durée d’engagement qui devait se terminer initialement à 20h. Il est donc temps de rentrer chez nous.
Une soirée en maraude
Tous les prénoms ont été modifiés.
Parmi l’ensemble des activités de soutien aux populations précaires que propose la Croix-Rouge française, seules les maraudes ont été maintenues sur Paris, tout le reste est annulé. Afin de limiter les contacts bien évidemment, mais également pour préserver les effectifs et les affecter aux missions essentielles. Si les maraudes sont toujours assurées, c’est qu’elles font partie de ces missions essentielles.
Les sans-abris subissent de plein fouet les conséquences de la situation, encore plus que le reste de la population. Ils ne peuvent bien évidemment pas se confiner eux-mêmes (les places mises à disposition par le gouvernement sont très insuffisantes et les conditions d’accueil sont malheureusement propices à la diffusion du virus).
De plus, avec les rues vides, ils ne peuvent plus faire la manche. Les poubelles des restaurants sont vides et ceux qui préparaient des repas à leur intention sont fermés. Les restos du cœur, principaux pourvoyeurs de repas pour les sans-abris, tournent au ralenti : beaucoup de leurs bénévoles ont 70 ans passés et sont interdits d’activité car cela est un facteur de risque. De plus, même pour les bénévoles moins âgés, l’association ne dispose pas de l’équipement ni des protocoles nécessaires pour éviter la contamination.
L’objectif de nos maraudes a toujours été avant tout de recréer du lien social et éventuellement de répondre à une demande d’orientation ou d’hébergement d’urgence avant de faire de la distribution alimentaire ou sanitaire. Aujourd’hui elles perdent un peu ce rôle initial et deviennent une aide à la survie.
19h30. Je suis en train de désinfecter le camion de fond en comble. Je serai chauffeur, une nouvelle fois, et je serai accompagné d’un chef d’équipe et d’un maraudeur. Une fois cela fait, nous chargeons les caisses : il y a des kits alimentaires contenant également des listes d’adresses où on continue à servir des repas, des kits hygiène, de quoi préparer des boissons chaudes, des sous-vêtements et deux duvets, une ressource précieuse car nous n’en avons pas beaucoup. Pendant que nous empilons tout cela à l’arrière du véhicule, les 8 coups de 20h sonnent et les applaudissements quotidiens retentissent. Certains nous hurlent dessus depuis leur fenêtre, pensant nous encourager. De tous les soignants et bénévoles mobilisés dans cette crise que je connais, la majorité souhaiterait que cette habitude disparaisse, et je ne fais pas exception.
Le chef d’équipe nous briefe : le dispositif de ce soir est particulier, nous devons chacun nous vêtir d’un masque chirurgical, faire très attention à nos mains et ne pas oublier de les laver au gel hydroalcoolique après chaque rencontre. C’est également lui qui ira à la rencontre des bénéficiaires, accompagné du maraudeur qui fera la navette entre le chef et moi qui resterai auprès du camion et me chargerai de préparer le café et donner les kits.
Nous partons. Nous remontons l’une des avenues principales de l’arrondissement où nous savons que nombre de nos habitués nous attendent généralement. Un petit coup d’œil à droite et nous en repérons justement un, mais à peine le temps de faire demi-tour que c’est une autre personne qui nous sollicite.
Rafael est un jeune demandeur d’asile et en ce moment les temps sont durs. Il nous demande un café, de quoi manger et si on peut appeler le 115. Après dix minutes d’attente, une opératrice décroche et explique, navrée, qu’il n’y a plus de place mais qu’il y a des chances qu’il s’en libère dans les prochains jours. Habituellement, Rafael essaye de dormir dans les services d’urgence qui veulent bien l’accueillir, mais en ce moment ce n’est plus possible.
Il nous explique qu’il essaye de s’inscrire à l’université pour reprendre ses études mais que les démarches sont complexes et qu’en ce moment tout est bloqué. Il est également à la recherche d’une carte SIM pour son téléphone, ce qui lui permettrait d’accélérer la procédure en contactant lui-même les établissements plutôt qu’en laissant son conseiller le faire. Mais tous les opérateurs sont fermés.
Après quelques mots, nous prenons congé pour nous rendre auprès de Maxime, l’un de nos habitués qui nous fait des grands signes depuis la rue, un peu plus loin. Maxime fait partie de ces grands exclus qui ne retrouverons jamais un toit et décèderons à la rue, généralement autour de 50 ans. Lui est déjà plus vieux, avec un peu de chance il attendra les 60 ou les 70 ans comme certains, mais guère plus. Le bénéficiaire le plus âgé qu’il m’ait été donné de croiser avait 90 ans, mais c’est rarissime.
Maxime est toujours ravi de nous voir, il ne demande pas grand-chose, le simple fait d’échanger quelques plaisanteries semble suffire à son bonheur. Pendant que mes équipiers sont occupés avec lui, une jeune femme s’approche de moi et me signale quelqu’un dans une rue un peu plus loin qui lui a demandé si elle pouvait l’héberger. Après lui avoir dit que nous irons voir, elle s’éloigne en nous remerciant et en nous souhaitant bon courage.
Puis c’est au tour d’un autre bénéficiaire de venir me voir, Pavel. J’ai déjà eu l’occasion de le rencontrer : il était venu dans notre local se réchauffer et solliciter notre aide, mais malheureusement la communication est très difficile, Pavel parle un polonais entrecoupé de quelques mots de français. Je comprends seulement qu’il souffre de se sentir abandonné par le système et qu’il trouve que « C’est pas normal. » Il me demandera seulement un café avant de partir, probablement un peu dépité par notre incapacité à nous comprendre mutuellement.
Nous remontons dans le véhicule et partons à la recherche de la personne que l’on m’a signalée. En vain. L’homme a dû trouver un endroit où passer la nuit, enfin je l’espère. Nous croiserons seulement une patrouille de la sécurité de la mairie qui nous demande si tout se passe bien et nous souhaite bon courage.
Nous profitons de ce détour pour aller voir un coin dans lequel nous ne passons pas souvent. Trois hommes y sont installés. Je m’arrête à bonne distance et laisse mes collègues aller les voir. Le premier est endormi et la règle veut que nous ne réveillions jamais quelqu’un qui dort parce qu’il est difficile de trouver le sommeil quand on est à la rue. Nous lui laisserons simplement un kit alimentaire. Les deux autres ne seront pas bien plus bavards : j’observe la situation de loin donc je ne sais pas exactement ce qui s’y est dit, mais après quelques minutes seulement, mes collègues reviennent et nous repartons.
Nous sillonnons l’arrondissement, mais aux endroits où se trouvent généralement nos habitués, il n’y a personne. C’est seulement à notre dernière tentative que nous tomberons sur Jean-Claude qui est visiblement très content que nous soyons passés le voir. Nous ne le croisons pas souvent, c’est seulement la deuxième fois que je le vois : il change très souvent de lieu voire d’arrondissement.
Jean-Claude nous parle de la solitude, que c’est encore pire depuis que l’épidémie a commencé, mais qu’il fait de son mieux pour faire avec et que ça ne le gêne pas tant que ça. Jean-Claude a 70 ans passés et il a conscience que la rue l’use chaque jour un peu plus, il a des antécédents médicaux importants et notamment une chirurgie ratée qui l’a empêché de continuer à travailler et qui lui pèse tous les jours.
Il décline notre offre de noter son numéro pour prendre de ses nouvelles si nous n’arrivons pas à trouver régulièrement des bénévoles pour organiser une maraude. L’exclusion l’a rendu paranoïaque, il a l’impression d’être suivi et qu’on lui veut du mal. Les pathologies psychiatriques sont malheureusement une cause ou une conséquence fréquente de la vie dans la rue.
Après lui avoir offert de quoi manger et quelques vêtements, nous prenons congé et rentrons au local. Il est 22h30 alors qu’habituellement nous ne finissons que vers minuit. De la quinzaine de nos bénéficiaires habituels que nous rencontrons quasiment sans faute à chaque maraude, nous n’aurons vu finalement que Maxime. Je me demande vraiment ce qu’il est advenu des autres. J’aimerais croire qu’ils ont trouvé un endroit où s’abriter, mais j’en doute.
-
Il est possible toutefois que le choix ne dure pas : un décret ministériel autorise l’ARS à imposer une affectation aux étudiants hospitaliers et il est possible que ce soit mis en place dans les prochains jours en fonction de l’évolution de la situation.
↩ -
Le schéma des études médicales étant particulièrement complexe et très changeant en ce moment, un petit point. La première année s’appelle la PACES (Première Année Commune aux Études de Santé) et permet suite à un concours (dont les modalités sont en plein changement) d’intégrer médecine, dentaire, pharmacie, maïeutique (sage-femme) ou kinésithérapie. Les 2e (P2) et troisième (D1) années font partie du premier cycle, le cycle DFGSM (Diplôme de Formation Générale en Sciences Médicales) qui est constitué pour la majorité de cours avec quelques stages. De la 4e à la 6e année, l’étudiant en médecine est externe : il alterne les stages (le plus souvent tous les matins) et les cours (tous les après-midis). Il s’agit du second cycle (D2, D3, D4) baptisé DFASM (Diplôme de Formation Avancée en Sciences Médicales). À partir de la 7e année et après les ECN (Examens Classants Nationaux, dont les modalités sont également en train de changer), l’étudiant choisit sa spécialité et devient interne. Il est alors en stage permanent et change de service tous les 6 mois. Il est considéré comme un médecin mais n’est pas encore docteur (il n’a pas encore passé sa thèse qui vient à la fin). L’internat dure de 3 ans (pour la médecin générale) à 6 ans (pour les spécialités chirurgicales) portant nos études de 9 à 12 ans. Un petit lien pour résumer : http://www.remede.org/documents/comment-s-organisent-les-etudes-de-medecine.html. (Il n’est juste pas à jour par rapport à la réforme du 3e cycle qui porte l’internat à 6 ans pour certaines spécialités. Si vous voulez en savoir plus sur les différentes spécialités et le déroulement de l’internat, vous pouvez aller voir ce lien qui est à jour vis-à-vis de la réforme : http://www.futur-interne.com/specialites/.)
↩ -
AVPU est une échelle préhospitalière permettant de déterminer l’état de conscience d’une victime : consciente (Alert), réactive à la voix (Voice), réactive à la douleur (Pain) ou inconsciente (Unresponsive).
↩ -
Le score de Glasgow, un peu plus complet qu’AGPU, examine l’état de conscience d’une victime suivant 3 axes : oculaire (chiffré de 1 à 4), verbal (chiffré de 1 à 5) et moteur (chiffré de 1 à 6) ce qui donne un score qui va de 3 à 15. Il est particulièrement indiqué pour les traumatismes crâniens. Pour plus de détails, je vous renvoie vers Wikipedia : https://fr.wikipedia.org/wiki/%C3%89chelle_de_Glasgow.
↩ -
Pour ceux qui ont lu mon article J’ai mal docteur ! il s’agit du PQRST secouriste.
↩
Voilà un peu de mon quotidien, j’espère que le retour d’expérience vous aura plu.
Toutes ces situations sont difficiles, que l’on parle des décès dus au virus, des familles ou bien des proches. Que l’on parle des sans-abris qui n’ont jamais été aussi précaires qu’en ce moment ou encore des soignants qui s’écroulent sous le poids de la fatigue et des choix impossibles.
Mais le plus difficile finalement, pour moi en tout cas, c’est de respecter le confinement à la lettre et de ne sortir que quand c’est nécessaire et particulièrement quand je suis engagé. De respecter ce confinement et de voir dehors des gens, souvent, des familles entières, parfois, se promener, insouciantes, comme si le sort du monde les indifférait complètement.
Vous qui me lisez et qui avez refusé d’arrêter de serrer des mains ou de faire la bise quand on vous l’a demandé. Vous qui continuez à sortir malgré les consignes parce que vous vous dites que vous êtes jeunes et que vous ne risquez rien. Vous enfin, qui portez un masque chirurgical ou pire, un FFP2, alors que les soignants qui en ont si cruellement besoin en sont privés.
Vous tous, entendez notre détresse.



